Учащенный пульс является одной из самых распространенных симптомов, которые могут свидетельствовать о различных патологических состояниях. Понимание механизма действия препаратов, направленных на снижение частоты сердечных сокращений, становится необходимым для тех, кто сталкивается с подобными проблемами. Важно отметить, что не только самочувствие пациента, но и качество его жизни зависит от правильного выбора средств.
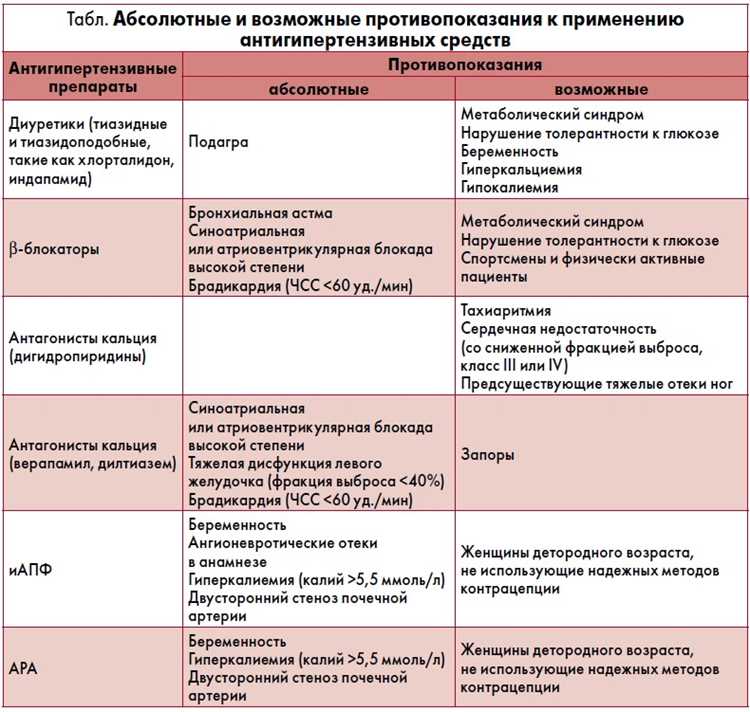
Существует несколько групп средств, помогающих нормализовать сердечный ритм. Бета-блокаторы эффективно снижают частоту сокращений, уменьшая нагрузку на миокард. Эти препараты блокируют действие адреналина, что способствует стабилизации ритма. Кроме того, обсуждение применения антагонистов кальция может быть актуально, поскольку они расслабляют сосуды и снижают частоту сердечных сокращений.
Не менее важно учитывать и противоаритмические средства, которые способствуют восстановлению нормального сердечного ритма. Их действие направлено на регулирование электрической активности в сердце, тем самым снижая риск возникновения аритмий. Важно помнить, что назначение и корректировка терапии должно проводиться только квалифицированным врачом, так как некоторые препараты могут вызывать побочные эффекты или взаимодействовать с другими средствами.
Определение тахикардии и методы диагностики
Увеличение частоты сердечных сокращений, превышающее норму, называется тахикардией. Этот феномен может свидетельствовать о различных состояниях организма, включая стресс, физическую активность или патологии. Оценка частоты пульса осуществляется в покое, при этом нормой считается диапазон от 60 до 100 ударов в минуту. Увеличение этого показателя требует внимания и дальнейшего обследования.
Диагностика тахикардии включает несколько ключевых методов. Один из основных – это электрокардиограмма (ЭКГ), позволяющая визуализировать электрическую активность миокарда. На ЭКГ можно выявить изменения, характерные для различных видов аритмий, а также оценить общее состояние сердца.
Кроме того, стоит активно использовать Холтеровское мониторирование, которое представляет собой суточное записывание ЭКГ. Этот способ позволяет выявить эпизоды учащённого пульса, не фиксируемые при стандартной ЭКГ.
Также для диагностики применяются лабораторные исследования, такие как общий анализ крови и биохимия, которые могут указать на наличие воспалительных процессов или нарушений обмена веществ. Уровень электролитов в крови также следует учитывать.
Необходимо обратить внимание на наличие сопутствующих симптомов, таких как головокружение, одышка или боли в груди, которые могут помочь в диагностике основного заболевания. В некоторых случаях может потребоваться консультация кардиолога или дополнительное обследование, включая эхокардиографию.
Принципы лечения тахикардии препаратами
Лечение повышенной частоты сердечных сокращений зависит от основного заболевания и степени выраженности симптомов. Применяемые средства можно разделить на несколько категорий, каждая из которых имеет свои особенности. В выборе терапии учитываются индивидуальные характеристики пациента и сопутствующие патологии.
Бета-блокаторы часто назначаются для снижения частоты ударов. Они блокируют действие адреналина, что приводит к уменьшению нагрузки на миокард. Это позволяет значительно снизить частоту сердечных сокращений и улучшить самочувствие пациента.
Антиаритмические средства используются для контроля ритма. Эти препараты направлены на восстановление нормального сердечного ритма, что помогает предотвратить рецидивы. По типу воздействия они могут классифицироваться на различные группы, включая блокаторы натриевых и калиевых каналов.
Кальциевые антагонисты также могут входить в курс терапии, особенно для больных с суправентрикулярной аритмией. Они способствуют расширению сосудов и снижению частоты сердечных сокращений, обеспечивая улучшенное кровоснабжение тканей.
К выбору терапии следует подходить с осторожностью. Перед назначением важно провести полное обследование, включая анализы и, возможно, инструментальные исследования. Это поможет избежать нежелательных эффектов и противопоказаний, а также повысит вероятность успешного результата.
Необходимость мониторинга состояния пациента во время курса терапии нельзя недооценивать. Регулярные обследования позволяют корректировать назначения, чтобы обеспечить оптимальное лечение. При этом важно учитывать не только клинические проявления, но и эмоциональное состояние пациента.
Каждая схема лечения требует индивидуального подхода, поэтому консультация с кардиологом является обязательной. Это поможет выбрать наиболее подходящие тактики и минимизировать риски. Важно соблюдать назначения врача и не заниматься самолечением, чтобы достичь наилучшего результата.
Бета-блокаторы: механизм действия и показания к применению
Бета-блокаторы представляют собой группу препаратов, воздействующих на бета-адренорецепторы, что приводит к снижению частоты сердечных сокращений. Основной механизм включает блокаду β1-адренорецепторов, что уменьшает влияние адреналина и норадреналина на миокард.
При применении бета-блокаторов наблюдаются следующие основные эффекты:
- Снижение сердечного выброса из-за уменьшения силы сердечных сокращений.
- Снижение проводимости импульсов через атриовентрикулярный узел, что приводит к замедлению реакции сердца на нервные импульсы.
- Снижение потребности миокарда в кислороде, что особенно важно в условиях гипоксии или ишемии.
К показаниям для назначения относятся:
- Избыточная частота сердечных сокращений в состоянии покоя и при физической нагрузке.
- Профилактика приступов стенокардии.
- Контроль артериального давления.
- Снижение рисков в ситуациях, связанных с эмоциональным стрессом или нагрузками.
- Лечение определенных типов аритмий.
Клиническая практика показывает, что при назначении бета-блокаторов необходимо учитывать индивидуальные особенности пациента, включая наличие сопутствующих заболеваний. Они могут вызывать побочные эффекты, такие как утомляемость, нарушения сна и снижение либидо, поэтому важно проводить регулярный мониторинг состояния пациента.
Выбор конкретного представителя группы, дозировка и продолжительность терапии определяются врачом на основании клинической ситуации и индивидуальных характеристик. Это позволяет достичь наилучших результатов в лечении и профилактике различных состояний.
Кальциевые антагонисты: их роль в терапии тахикардии

Кальциевые антагонисты представляют собой класс препаратов, использующихся для регулирования сердечной активности. Основной механизм их воздействия заключается в блокировании кальциевых каналов, что приводит к уменьшению проницаемости клеточных мембран для кальция. Как результат, снижается сократимость миокарда и проводится электрическая активность, что способствует уменьшению частоты сердечных сокращений.
Среди наиболее распространённых представителя данного класса можно выделить верапамил и дилтиазем. Эти медикаменты советуют применять при ситуациях, когда наблюдаются выраженные сердечные ритмы, связанные с повышенной стимуляцией бета-адренорецепторов. Оба вещества способны оказывать антиаритмическое действие, что делает их полезными в клинической практике.
Способность кальциевых блокаторов замедлять проводимость в узле AV делает их особенно ценными в событиях, связанных с предсердно-желудочковыми тахикардиями. При применении важно помнить о взаимодействии с другими средствами. Например, сочетание с бета-блокаторами может усилить эффект и повысить вероятность побочных реакций.
При выборе кальциевого антагониста следует учитывать индивидуальные характеристики пациента, включая наличие сопутствующих заболеваний и предыдущую терапию. Гипотензия и брадикардия могут стать противопоказаниями к их назначению. Регулярный мониторинг состояния пациента поможет вовремя скорректировать дозировку или заменить препарат в случае неэффективности.
Оптимальная дозировка зависит от конкретной ситуации и индивидуальной реакции организма. Начинать рекомендуется с низких доз, постепенно увеличивая их до достижения желаемого результата. Это позволяет избежать негативных последствий и улучшить переносимость.
Антиаритмические препараты: классификация и использование
Антиаритмики можно разделить на несколько классов, в зависимости от механизма их действия и эффекта на сердечный ритм.
- Класс I: Блокаторы натриевых каналов. Подразделяются на три подгруппы:
- IА: Препараты, такие как хинидин и прокаинамид, замедляют проводимость и увеличивают период рефрактерности.
- IБ: Лидокаин и мексилетин уменьшают проводимость в поврежденных участках миокарда, что полезно при вентрикулярных аритмиях.
- IС: Пропафенон и флекаинид имеют сильное блокирующее действие на натриевые каналы, применяются при различных нарушениях ритма.
- Класс II: Бета-блокаторы. Применяются для снижения частоты сердечных сокращений и уменьшения симпатической активности. Наиболее часто используемые: метопролол, атенолол, карведилол.
- Класс III: Препараты, удлиняющие период реполяризации. К ним относятся амниодарон и соталол, которые используются для контроля желудочковых и предсердных аритмий.
- Класс IV: Блокаторы кальциевых каналов, такие как верапамил и дилтиазем, особенно эффективны благодаря способности уменьшать проводимость в AV-узле и замедлять частоту сердечных сокращений.
Эффективность каждого класса может варьироваться в зависимости от типа аритмии, а также индивидуальных особенностей пациента, включая сопутствующие заболевания и наличие других медикаментов. Выбор препарата производится врачом с учётом клинической ситуации, и важно следовать рекомендациям специалиста для достижения максимального результата и минимизации риска побочных эффектов.
Контроль частоты сердечных сокращений, предотвращение тромбообразования и коррекция основного заболевания являются ключевыми аспектами в терапии, а взаимодействие различных антиаритмиков также требует внимательного подхода.
Нежелательные эффекты медикаментов при повышенной частоте сердечных сокращений
При применении средств, направленных на коррекцию серьезного состояния, могут возникать разнообразные побочные реакции. Это важно учитывать для обеспечения безопасности пациента и минимизации рисков.
Бета-блокаторы, широко используемые для контроля частоты сердечных сокращений, могут вызвать усталость, головокружение и снижение физической активности. В некоторых случаях наблюдаются изменения в метаболизме углеводов, что важно для людей с предрасположенностью к диабету.
Антиаритмические препараты, такие как амидарон, способны приводить к легким желудочковым нарушениям, повышенным уровням щитовидных гормонов и фотосенсибилизации. Перед использованием стоит проверить наличие противопоказаний.
Кальциевые антагонисты, применяемые для расслабления сердечной мышцы, могут вызывать запоры, головную боль и отеки нижних конечностей. Это стоит учитывать в клинической практике при назначении терапии.
Приглашение к снижению частоты сердечных сокращений посредством гликозидов может привести к токсическим проявлениям, таким как тошнота, рвота и учащенное сердцебиение после прекращения терапии. Рекомендовано строго следить за уровнем препарата в крови.
Иногда пациенты отмечают ухудшение общего состояния, проявляющееся в депрессии или тревожности при лечении. Важно учитывать психологические аспекты, ведь они могут значительно повлиять на исход терапии.
Медикаменты вне зависимости от их назначения требуют индивидуального подхода. Регулярный мониторинг состояния и анализ побочных эффектов помогут повысить качество лечения и уменьшить вероятность осложнений.
Рекомендации по дозировкам и режимам приема препаратов
Правильные дозы и временные схемы приема могут значительно улучшить результаты терапии. Ниже представлены общие рекомендации, но важно учитывать индивидуальные особенности пациентов и консультироваться с медиками.
Бета-блокаторы
- Начальная доза: 25-50 мг дважды в день, в зависимости от препарата.
- Коррекция дозировки: может осуществляться через 1-2 недели, в зависимости от эффекта и переносимости.
- Максимальная доза: не превышать 100-200 мг в сутки.
Кальциевые антагонисты
- Начальная доза: 30-60 мг в сутки, деленная на 2-3 приема.
- Регулировка: после 2 недель возможно увеличение до 90-120 мг.
- Соблюдайте регулярный график приема, чтобы обеспечить стабильный уровень активного вещества в крови.
Антиаритмические средства
- Дозировка зависит от конкретного препарата и формы; обычно стартовая доза составляет 150-300 мг.
- После достижения контроля над симптомами дозу можно снижать до поддерживающей: 50-100 мг в день.
- Мониторинг состояния – через 1 месяц после начала терапии для оценки эффективности.
Сердечные гликозиды
- Начальная доза: 0.125-0.25 мг, однократный прием в день.
- Контроль уровня вещества в крови: через 1-2 недели после начала лечения.
- Поддерживающая доза: 0.125 мг, с учетом функции почек и веса пациента.
Общие рекомендации

- Прием средств рекомендуется осуществлять в одно и то же время для формирования привычки.
- Обязательно уведомлять врача о любых побочных эффектах или изменениях в состоянии.
- Не прекращать терапию без консультации, особенно при нарастании симптоматики.
Каждый случай индивидуален, поэтому корректировка доз может потребоваться в зависимости от реакции организма и наличия сопутствующих заболеваний.
Медикаментозная терапия при различных формах тахикардии
Лечение ускоренного сердечного ритма зависит от его типа, причин и сопутствующих заболеваний. Основные категории средств включают бета-блокаторы, блокаторы кальциевых каналов, антиаритмические препараты и препараты дигоксина. Каждый из этих классов оказывает свое воздействие на сердечный ритм, улучшая клиническое состояние пациентов.
| Тип тахикардии | Препараты | Описание |
|---|---|---|
| Пароксизмальная | Аденозин | Применяется для купирования приступов, быстро восстанавливает нормальный ритм. |
| Синусовая | Бета-блокаторы (например, Метопролол) | Снижают частоту сердечных сокращений и улучшают гемодинамику. |
| Фибрилляция предсердий | Дилтиазем | Снижение частоты и улучшение проводимости, требуется контроль ЭКГ. |
| Тахикардия на фоне сердечной недостаточности | Дигоксин | Укрепляет сокращение, замедляет ритм в условиях перегрузки. |
| Желудочковая | Соталол | Устойчивое воздействие на желудочковые ритмы, минимизирует риск аритмий. |
Необходимость и выбор конкретного средства определяются врачом, с учетом индивидуальных особенностей пациента и предшествующей терапии. Мониторинг реакции на лечение важен для достижения оптимальных результатов.
Влияние образа жизни на эффективность терапии тахикардии
Образ жизни значительно влияет на результаты лечения учащенного сердцебиения. Устранение вредных привычек, таких как курение и избыточное употребление алкоголя, может улучшить общее состояние и снизить риск обострений. Курение сужает сосуды и увеличивает частоту сердечных сокращений, что делает воздействие любой терапии менее заметным.
Рациональное питание, богатое клетчаткой, витаминами и минералами, также способствует нормализации сердечного ритма. Ограничение потребления кофеина и сахара помогает избежать нежелательных реакций со стороны организма, что улучшает реакцию на назначенные препараты.
Физическая активность должна быть регулярной, но с учетом индивидуальных особенностей. Умеренные кардионагрузки, такие как ходьба или плавание, укрепляют сердечно-сосудистую систему и способствуют улучшению обменных процессов. Однако интенсивные тренировки без предварительной консультации могут принести вред.
Управление стрессом играет важную роль. Методы релаксации, такие как йога и медитация, снижают уровень тревожности и помогают контролировать ритм, что делает воздействие медицинских подходов более заметным.
Также важно соблюдать режим сна. Хроническая усталость и недостаток отдыха могут ухудшить ситуацию, поэтому качественный сон не только благоприятен для общего здоровья, но и оптимизирует ответы на рекомендации специалистов.
Советы по мониторингу состояния при лечении тахикардии
Ведение наблюдения за состоянием требует тщательной систематизации данных и анализа различных параметров. Установить регулярные проверки сердечного ритма следует как в домашней обстановке, так и в медицинских учреждениях.
Важно зафиксировать частоту сокращений, а также время и обстоятельства, при которых возникают изменения. Это поможет выявить триггеры, способствующие учащенному сердцебиению.
Рекомендуется вести дневник, в котором отражаются:
| Дата | Время | Частота ритма (удары в минуту) | Симптомы | Обстоятельства |
|---|---|---|---|---|
| 01.10.2023 | 10:00 | 95 | Головокружение | Физическая нагрузка |
| 02.10.2023 | 14:30 | 85 | Нет | Отдых |
Мониторинг артериального давления также является важным. Для этого можно использовать автоматические тонометры, которые позволяют самостоятельно контролировать показатели.
Стенограмма ЭКГ полезна для точного анализа работы сердца и может быть использована для выявления возможных отклонений. Регулярное проведение процедуры в клинике или самостоятельное снятие ЭКГ с помощью устройства поможет отслеживать изменения.
Обязательно принимайте во внимание рекомендации вашего врача относительно частоты посещений и контроля состояния. Индивидуальный подход к каждому пациенту способствует повышению результативности лечения.
Следует обсудить все отмеченные симптомы с медицинским работником для корректировки программы лечения. Сообщайте о всех изменениях в состоянии, чтобы избежать нежелательных последствий.