Открытая хирургическая манипуляция, требующая разреза передней стенки брюшной полости, находит применение в различных медицинских областях. Поскольку доступ к внутренним органам зачастую требует тщательных и визуально ясных условий, этот метод позволяет хирургу осмотреть и, при необходимости, провести коррекцию поврежденных тканей.
Данная процедура применяется при множестве патологий. Наиболее часто её выбирают при подозрениях на острые заболевания органов брюшной полости, включая перфорацию язвы желудка или двенадцатиперстной кишки, острый аппендицит и различные травмы. Также такая операция позволяет проводить удаление опухолей и обработку воспалительных процессов, требующих непосредственного вмешательства.
Перед принятием решения о проведении операции важно учитывать общее состояние пациента, наличие сопутствующих заболеваний и потенциальные риски. Успешное вмешательство требует предварительной диагностики, включающей в себя УЗИ, КТ или МРТ, чтобы точно определить характер патологии. Важно понимать, что операция может иметь свои осложнения, поэтому регулярный мониторинг и качественное послеоперационное наблюдение необходимы для минимизации рисков.
Определение лапаротомии
Хирургическая процедура, представляющая собой разрез передней брюшной стенки, позволяет получить доступ к внутренним органам. Обычно применяется в комбинации с оперативными вмешательствами на большинстве органов, расположенных в области живота, включая печень, желчный пузырь, поджелудочную железу и кишечник.
При осуществлении этой техники хирург использует специальный инструмент для выполнения разреза, что обеспечивает доступ к необходимой области. Метод может варьироваться по масштабу и сложности, от небольших инвазивных вмешательств до более обширных операций с массивными разрезами.
Основные показания для такой операции включают острые или хронические заболевания органов брюшной полости, травмы, опухолевые образования и необходимость диагностики при неясной клинической картине. Также применяется в случае неэффективности менее инвазивных методов.
Процедура позволяет не только выполнять оперативные вмешательства, но и проводить диагностические манипуляции, такие как биопсия. Успех вмешательства часто зависит от профессионализма хирурга, состояния пациента и предварительной подготовленности. Каждое вмешательство требует тщательной оценки рисков и возможных осложнений, что играет важную роль в исходе лечения.
Показания к лапаротомии
Необходимость в открытом доступе к полостям живота возникает при различных медицинских состояниях. Часто этот метод используется для проведения диагностики и терапевтических мероприятий, особенно в экстренных случаях.
Основные показания включают:
| Состояние | Описание |
|---|---|
| Острый живот | Состояния, сопровождающиеся сильной болью, требующие исключения серьезных заболеваний, таких как перфорация органов. |
| Травмы органов брюшной полости | Закрытые и открытые травмы, требующие оценки и медленного вмешательства для предотвращения осложнений. |
| Опухоли | Подозрение на новообразования в органах, требующие биопсии или удаления. |
| Кровотечения | Внутренние кровотечения, требующие выявления источника и остановки. |
| Перитонит | Воспаление брюшной полости, вызывающее необходимость в удалении источника инфекции. |
| Патологии, такие как холецистит, зачастую требуют хирургического вмешательства. |
При наличии таких состояний врачи могут рекомендовать данное хирургическое вмешательство для предотвращения осложнений и улучшения состояния пациента. Всегда учитываются индивидуальные факторы, такие как общее состояние здоровья и сопутствующие заболевания.
Процедура подготовки
Подготовка к хирургическому вмешательству включает несколько этапов. В первую очередь, пациент проходит полное клиническое обследование, которое может включать анализы крови, мочи, а также инструментальные исследования, такие как УЗИ или рентген. Важно получить результаты исследований заранее, чтобы врач мог оценить состояние здоровья и исключить противопоказания.
Накануне назначенной даты необходимо соблюдать особую диету. Рекомендуется отказаться от тяжёлой пищи, включая жирные и острые блюда, чтобы избежать запоров и улучшить работу пищеварительной системы. Вечером перед операцией следует пройтись на лёгкий ужин, который должен состоять из нежирных бульонов или каш.
Перед самим вмешательством необходимо оставить на время приём пищи и питьё. Это помогает минимизировать риск аспирации во время анестезии. Обычно рекомендуется не есть и не пить минимум за 6-8 часов до операции, но точные условия должен установить врач в зависимости от состояния пациента и особенностей процедуры.
Важно также сообщить врачу о всех медикаментах, которые принимаются регулярно, особенно о препаратах разжижающих кровь. При необходимости специалист может порекомендовать временно прекратить их приём. Важно позаботиться о том, чтобы накануне вмешательства избежать стрессов и ввести в привычный ритм спокойный отдых.
На этапе подготовки может потребоваться консультация анестезиолога, который оценит опасности и выберет оптимальный метод анестезии. Следует обсудить все вопросы и опасения, возникающие в процессе подготовки. Эмоциональная поддержка со стороны близких также играет не последнюю роль.
Методы анестезии
Для хирургического вмешательства используются различные способы анестезии, которые обеспечивают отсутствие болевых ощущений и минимальный стресс для пациента. Общая анестезия предполагает введение препаратов, вызывающих бессознательное состояние, что позволяет осуществлять сложные манипуляции. При этом важна своевременная оценка состояния пациента и выбор адекватных препаратов с учетом заболеваний и аллергий.
Регионарная анестезия включает блокаду нерва, что обеспечивает обезболивание определенной области тела. Этот метод позволяет избежать глубокого наркоза и снижает риск осложнений. Например, эпидуральная анестезия часто применяется в абдоминальной хирургии, уменьшая болевые ощущения в послеоперационный период.
Местная анестезия применяется для несложных процедур. Препарат вводится в зону операции, что позволяет обеспечить необходимый уровень комфорта. Данный вариант подходит для небольших манипуляций и визуализаций, где совершенно отсутствует необходимость в общей анестезии.
При выборе анестезирующего метода учитываются факторы: тип вмешательства, состояние здоровья пациента и его предпочтения. Оценка рисков позволяет избежать возможных осложнений, связанных с несовместимостью препаратов и медиками-сопутствующими заболеваниями. Важно провести предварительное обследование и установить оптимальную схему анестезии для каждого конкретного случая.
Техника выполнения
Открытие брюшной полости осуществляется с помощью горизонтального или вертикального разреза кожи, подлежащих тканей и брюшной стенки. Наиболее часто применяется разрез по средней линии, начиная от мечевидного отростка до лобка, что обеспечивает доступ ко многим органам и структурам.
После выполнения разреза необходимо отделить подкожную клетчатку от брюшины с минимальным повреждением тканей. Для этого удобно использовать хирургические инструменты, такие как кусачки или электрокоагулятор, что уменьшает кровотечение и риск инфекций.
На этапе раскрытия полости важно обращать внимание на анатомические ориентиры, чтобы избежать травмирования важных сосудов и нервов. Работа ведётся с использованием различных инструментов: ножницы, скальпели, зажимы. Край разреза фиксируется зажимами для безопасного доступа к органам. На этом этапе также выполняется оценка состояния органов.
При необходимости извлечение или вмешательство на органах выполняется совершенно ом. Используйте подходящие манипуляции для выполнения операций на органах, таких как удаление appendicitis, резекция печени или вмешательство на кишечнике. Важным моментом является соблюдение асептики и антисептики для предотвращения инфекционных осложнений.
По завершении манипуляций брюшная полость тщательно осматривается на предмет наличия нежелательных изменений или источников кровотечения. Затем производится закрытие разреза слоями, начиная с брюшины и заканчивая кожей. Используемые швы должны быть прочными и хорошо фиксированными для обеспечения заживления.
Иногда для улучшения визуализации или манипуляций используются дополнительные дренажные системы, особенно при высоком риске образования осложнений. Установка дренажей позволяет контролировать выход жидкости и гноя из операционной зоны.
Осложнения после операции
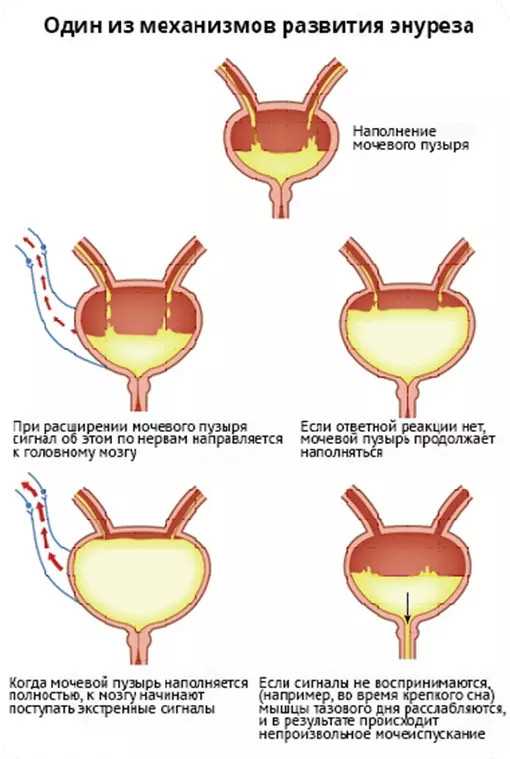
Постоперационный период может сопровождаться различными осложнениями, требующими внимания. Чаще всего наблюдаются инфекционные процессы в области разреза, которые могут возникнуть из-за недостаточной стерильности во время вмешательства или небрежного ухода за швами.
Кровотечения составляют ещё одну значимую проблему, особенно если повреждены крупные сосуды. За контролем гемостаза необходимо следить в первые дни после операции. Важно обращать внимание на любые изменения, такие как увеличение объемов отходящей крови.
Формирование спаек в брюшной полости также вызывает настороженность. Спаечная болезнь может проявляться через несколько месяцев. Симптомы включают боли и нарушения кишечной проходимости, что требует дополнительных обследований.
Кроме того, возможен риск тромбообразования, особенно у пациентов с предрасположенностью. Применение компрессионных чулок и антикоагулянтной терапии может помочь в снижении этих рисков.
Проблемы с дыхательной системой, такие как пневмония, тоже могут возникнуть, особенно при недостаточной активности пациента в реабилитационный период. Регулярные физические упражнения и дыхательные гимнастики способствуют восстановлению.
Необходимо соблюдать все рекомендации врача, проходить контрольные осмотры, чтобы снизить риск осложнений и своевременно выявить возможные проблемы.
Реабилитация после вмешательства

Восстановительный период после хирургической процедуры требует внимательного подхода к физическому и эмоциональному состоянию пациента. Главное внимание уделяется не только заживлению тканей, но и общему самочувствию.
Основные аспекты реабилитации:
- Контроль за состоянием шва: важно следить за чистотой операционной зоны и предотвращать инфекционные осложнения. Рекомендуется ежедневно осматривать швы и при возникновении симптомов воспаления (покраснение, отек, выделения) немедленно обращаться к врачу.
- Управление болевыми ощущениями: применение назначенных анальгетиков поможет облегчить дискомфорт. Важно не превышать рекомендованные дозы и уточнить у врача, какие средства лучше использовать.
- Постепенное восстановление активности: в первые дни необходимо ограничить физическую нагрузку. Простой подход включает в себя короткие прогулки и легкую разминочную физкультуру, избегая резких движений и тяжелых предметов.
Рекомендации по питанию:
- Сбалансированное питание: важно обеспечить организм необходимыми витаминами и минералами для скорейшего восстановления. Употребление пищи должно быть разнообразным, включая овощи, фрукты, белки и полезные жиры.
- Гидратация: поддержание оптимального уровня жидкости в организме способствует более быстрому заживлению. Следует пить достаточное количество воды и избегать обезвоживания.
Необходимые обследования:
- Регулярные консультации с врачом: контроль врача помогает вовремя выявить возможные осложнения на ранних стадиях.
- Оценка состояния здоровья: через несколько недель после операции следует пройти осмотр для коррекции плана реабилитации, если это потребуется.
Психоэмоциональное состояние:
- Поддержка близких: общение с родными и друзьям помогает снизить уровень стресса и улучшить общее самочувствие.
- Психологическая подготовка: полезно заниматься медитацией или легкой гимнастикой, что позволит расслабиться и постепенно восстановить внутренний баланс.
Соблюдение рекомендаций специалистов и собственный настрой играют важную роль в успешном восстановлении. Каждое тело индивидуально, поэтому важно прислушиваться к своему организму на этом этапе.
Альтернативные хирургические методы
Современная медицина предлагает различные подходы к хирургическим манипуляциям, обеспечивая большую гибкость в выборе методов. Среди них выделяются следующие направления:
- Минимально инвазивные операции: Включают лапароскопические вмешательства, где доступ к внутренним органам осуществляется через небольшие разрезы. Это приводит к снижению уровня болевых ощущений и сокращению времени на восстановление.
- Эндоскопические процедуры: Используют эндоскоп для визуализации и лечения заболеваний без необходимости разрезов. Часто применяются при заболеваниях желудочно-кишечного тракта.
- Технологии роботизированной хирургии: Роботы используются для выполнения сложных манипуляций с высокой точностью. Это позволяет хирургу контролировать инструменты с увеличением изображения, что особенно важно при работах в сложных анатомических зонах.
Выбор хирургического метода зависит от ряда факторов:
- Характер заболевания и его тяжесть.
- Общее состояние пациента, включая возраст и наличие сопутствующих заболеваний.
- Ожидаемые результаты и возможные риски.
Тщательный подход к выбору метода вмешательства может значительно улучшить результаты лечения и уменьшить негативные последствия. Консультация с квалифицированным хирургом поможет определить наилучший способ вмешательства с учетом индивидуальных особенностей здоровья пациента.
Прогноз после операции
Восстановление после хирургического вмешательства всегда зависит от множества факторов, включая общее состояние пациента, характер вмешательства и скорость диагностики заболевания. Средний срок реабилитации колеблется от нескольких недель до нескольких месяцев.
На первый день после процедуры важно соблюдать строгий постельный режим. Обычно, на третий-четвёртый день возможно поднятие с кровати и первые шаги. Наблюдение за состоянием пациента в этот период должно быть усиленным: контроль температуры, уровня налёта и болевых ощущений.
После выписки рекомендуется соблюдать диету, которая способствует восстановлению. Это включает в себя легкие бульоны, каши и овощи. Полная отмена тяжёлой и жирной пищи на несколько недель позволит организму быстрее восстановить функции. Употребление достаточного количества жидкости будет способствовать улучшению обмена веществ.
Физическая активность должна постепенно увеличиваться. Первоначально достаточно будет коротких прогулок. Восстановление мышечного тонуса и силы часто происходит через физиотерапевтические процедуры, которые могут назначить специалисты.
Начальное следование рекомендациям врача и наблюдение за признаками возможных осложнений, такими как покраснение шва, повышение температуры или отёк, минимизирует риск негативного исхода. Повторное посещение клиники для контроля визуальной оценки шва также имеет большое значение.
Общая продолжительность восстановления и прогноз зависят от индивидуальных особенностей организма, поэтому подход к каждому случаю должен быть персонализированным, включая консультации с несколькими специалистами при необходимости.